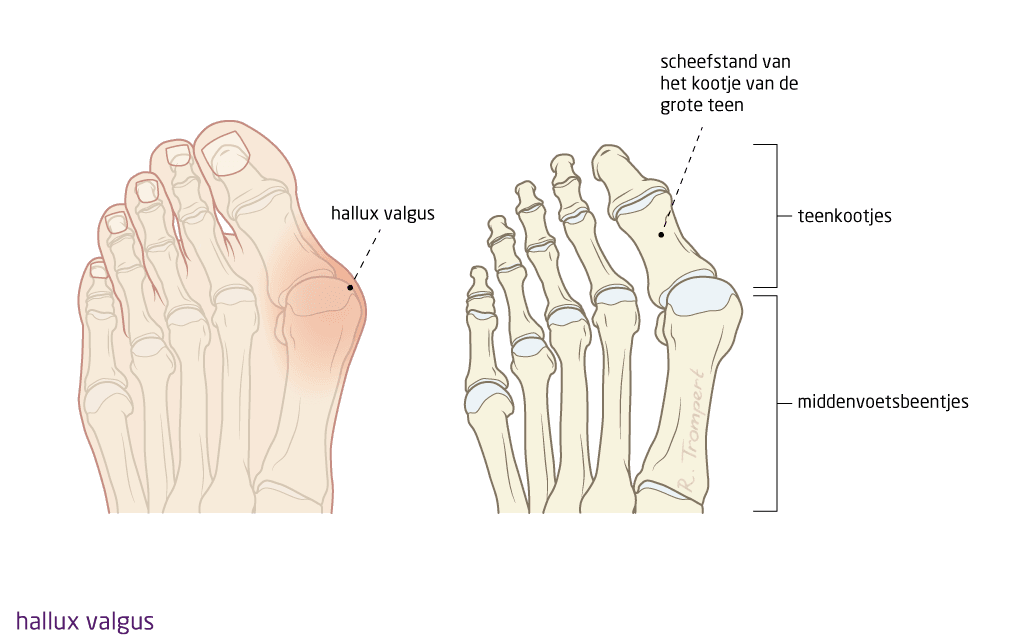
Hallux valgus is een aandoening waarbij de grote teen scheef staat. De grote teen groeit scheef in de richting van de andere tenen. Bij ernstige vormen van hallux valgus kan de teennagel naar binnen draaien. Door de vergroeiing waarbij de grote teen naar binnen komt te staan komt het gewricht van de teen naar buiten te staan. Hierdoor ontstaat een knobbel aan de buitenkant van de grote teen, deze knobbel wordt ook wel een bunion genoemd.
Hallux valgus komt vaak bij meerdere vrouwen in een familie voor, erfelijkheid lijkt een rol te spelen. Ook is het dragen van nauwe of te kleine schoenen niet bevorderlijk voor de voeten. De stand van de voeten speelt ook een rol bij de ontwikkeling van hallux valgus. Scheefstand in de voeten, zoals een doorgezakte voet of een platvoet, kan hallux valgus veroorzaken.
Hallux valgus komt voor bij zowel jongeren als ouderen. Het aantal ouderen dat last heeft van hallux valgus is echter groter dan het aantal jongeren dat last heeft van hallux valgus.
Er zijn veel mensen die geen klachten ervaren van hallux valgus, de aandoening gaat niet altijd gepaard met pijn. Het dragen van schoenen kan problemen veroorzaken wanneer men last heeft van hallux valgus, de dikke bult op de teen veroorzaakt een drukpunt in de schoen. De scheve grote teen kan in ernstige gevallen andere tenen in de verdrukking brengen, de andere tenen kunnen daardoor ook scheef komen te staan. De scheefstand van de kleine tenen kan meerdere pijnlijke drukpunten veroorzaken. Naast pijnlijke drukpunten kan de bunion een pijnlijke slijmbeursontsteking aan de binnenkant van de grote teen veroorzaken.
Patiënten ontzien de pijn vaak door op een andere manier te gaan lopen. Het normale, natuurlijke looppatroon wordt verstoord. Door de verstoring van dit looppatroon kunnen andere klachten in de voet ontstaan. Hallux valgus heeft ook cosmetische gevolgen. De scheefstand van de teen en de knobbel die hierdoor aan de zijkant van de teen ontstaat veroorzaken problemen bij het dragen van mooie, nette schoenen.
De arts bespreekt met de patiënt de klachten. Ook wordt een lichamelijk onderzoek uitgevoerd. De klachten geven, in combinatie met het lichamelijke onderzoek, een goed beeld. Een hallux valgus is zeer kenmerkend, het is aan de buitenkant van de voet zeer goed zichtbaar. De arts kan op basis van het onderzoek beslissen of er sprake is van een hallux valgus en of het nodig is om verder onderzoek te verrichten.
De arts voert een lichamelijk onderzoek uit en zal daarbij vragen stellen als:
Een hallux valgus is vaak duidelijk zichtbaar aan de buitenkant. Een röntgenfoto kan in beeld brengen hoe ernstig de standsafwijking is, welke behandeling eventueel mogelijk is en hoe ernstig de slijtage van het teengewricht tussen het middenvoetsbeentje en de grote teen is.