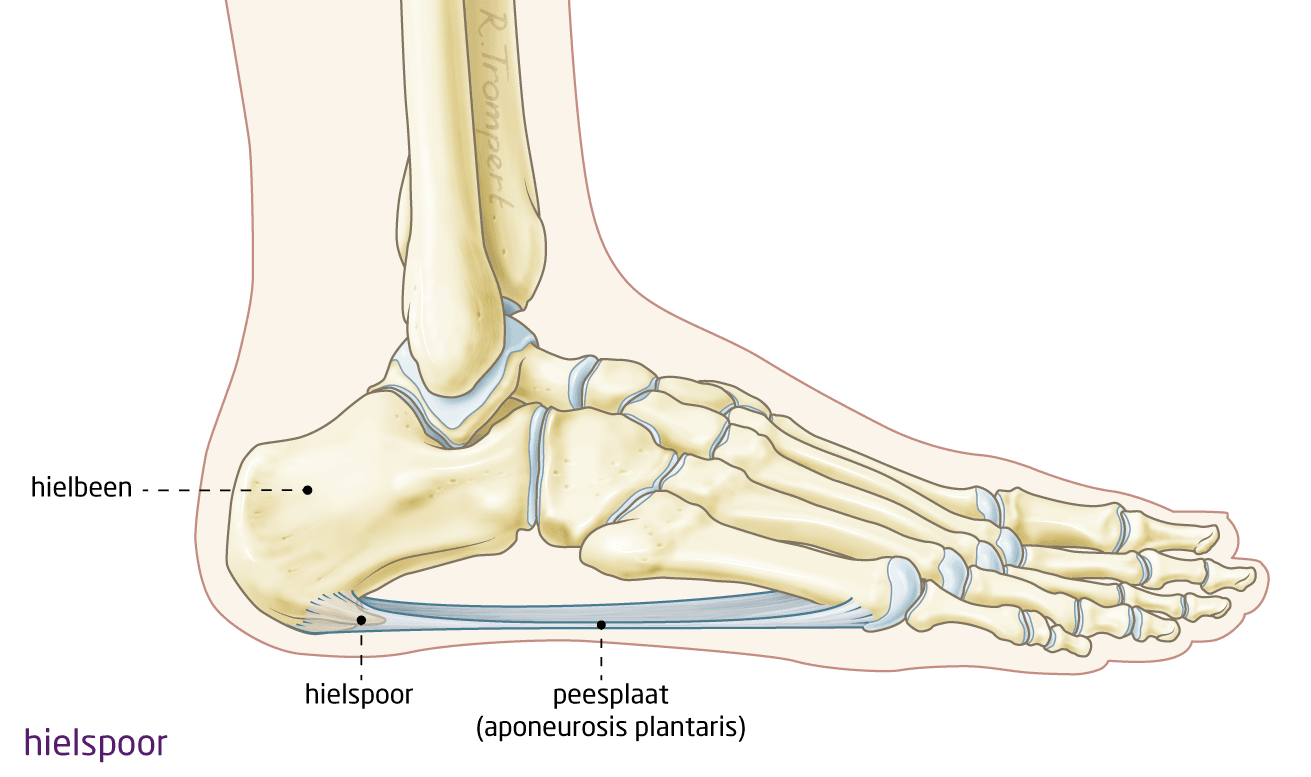
Hielspoor is de meest voorkomende pijn in de hiel. Hielspoor is een vergevorderd stadium van een overbelasting van de peesplaat (fascia plantaris). Hierdoor spreekt men vaak van hielspoor wanneer er feitelijk alleen sprake is van een overbelasting. De overbelasting van de peesplaat wordt vaak een peesplaatontsteking (faciitis plantaris) genoemd, dit is echter een verwarrende term omdat er feitelijk sprake is van een overbelasting van de peesplaat, er is geen ontsteking aanwezig. Peesplaatontsteking en hielspoor zijn als volgt te beschrijven:
Onder de voetzool bevindt zich een brede pees die de voorvoet verbindt met de hiel. Op de plek van de verbinding van de pees met het hielbot kan een irritatie ontstaan. Er kunnen kleine scheurtjes in de pees ontstaan die pijn kunnen veroorzaken.
Hielspoor begint vaak met een peesplaatontsteking. Wanneer er scheurtjes in de pezen zijn ontstaan dan probeert het lichaam dit zelf te genezen. Als dit genezingsproces lang duurt dan kan hierdoor verkalking optreden. Door de verkalking probeert het lichaam de aanhechting van het bot met de pees te verstevigen. Er ontstaat een ‘haakje’ onder de voet. Dit haakje noemt men hielspoor.
Hielspoor is vaak een gevolg van een overbelasting van de peesplaat. Sporters die veel lopen of springen zoals volleyballers of hardlopers hebben vaker last van een peesplaatontsteking. Hielspoor kan ook veroorzaakt worden door:
Meestal ontstaat hielspoor geleidelijk en verdwijnen de klachten vanzelf.
Hielspoor kan in principe in elke levensfase ontstaan, het komt vooral voor bij sporters en bij mensen met (zwaar) overgewicht. Het komt voornamelijk voor bij mensen van boven de 40 jaar oud.
Veel mensen hebben een verkalking onder de hiel, maar niet iedereen ondervindt hier hinder van. Hielspoor is niet per definitie pijnlijk. Bij een pijnlijke vorm van hielspoor zit de pijn voornamelijk onder de hiel en heeft men hier last van bij o.a. lopen, lang stilstaan en autorijden. Hielspoor zorgt voor opstartproblemen: vooral na een (lange) nachtrust of na lang zitten is de pijn hevig. Daarnaast kunnen nachtelijke kuitkrampen voorkomen (vaak door een te korte kuitspier). Typerend is het verloop van de klachten van hielspoor. De pijn ontstaat geleidelijk: hoe langer men rondloopt met hielspoor, hoe erger de pijn wordt.
De orthopedisch chirurg bespreekt de klachten met de patiënt en zal gerichte vragen stellen om de medische geschiedenis van de patiënt te achterhalen. Op basis van deze gegevens krijgt de orthopedisch chirurg een goed beeld van de aandoening en kan hij een diagnose stellen.
Op basis van lichamelijk onderzoek kan een goede diagnose gesteld worden. Een röntgenfoto heeft vaak weinig toegevoegde waarde, maar kan wel aantonen of er daadwerkelijk sprake is van verkalking (hielspoor) of dat er sprake is van een overbelaste peesplaat.