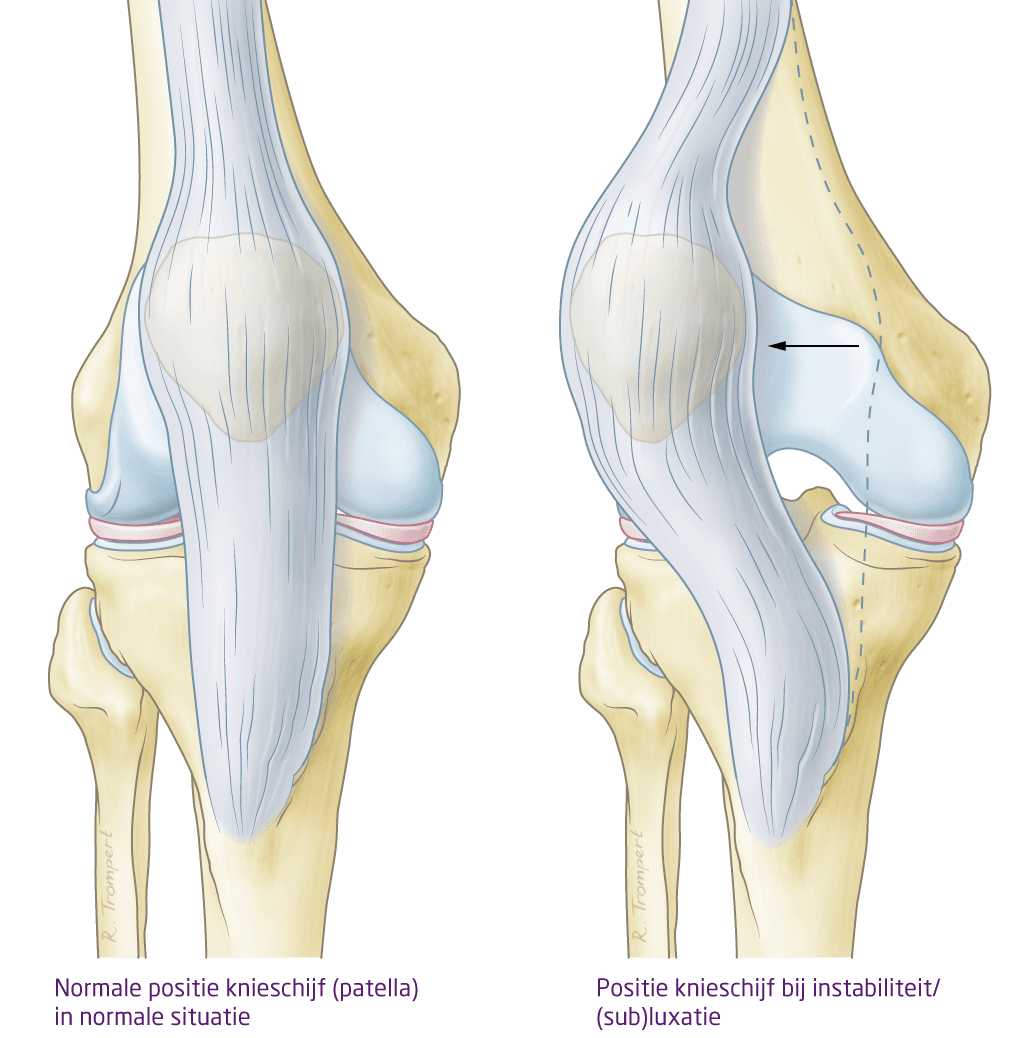
Patella luxatie betekent letterlijk: ontwrichting van de knieschijf (patella), de knieschijf verplaatst zich uit haar normale positie (in de bovenbeen groeve), in de volksmond ‘de knieschijf is uit de kom’ (zie figuur 1) (niet te verwarren met ‘de knie is uit de kom’). De patella bevindt zich aan de voorkant van de knie en zit vast aan de pees van de bovenbeenspier (quadriceps spier), deze spier bevindt zich aan de bovenkant van het bovenbeen en loopt van de lies tot aan het scheenbeen (figuur 1). De knieschijf, de bovenbeenspier en de aanhechting van de knieschijfpees op het onderbeen zorgen ervoor dat de knie gestrekt kan worden. Aan de achterkant van de patella zit kraakbeen, dit kraakbeen zorgt ervoor dat de knieschijf soepel kan bewegen over het bovenbeen. Wanneer de knie uit de kom schiet dan zal de knieschijf bijna altijd naar de zijkant (buitenkant) van de knie schieten. Meestal schiet een knie vrij snel vanzelf weer terug naar de oorspronkelijke positie, soms is hier hulp bij nodig (bijvoorbeeld door een ambulanceverpleegkundige of in het ziekenhuis). Bij 17% van de mensen die een eerste patella luxatie hebben opgelopen ontstaat instabiliteit van de knie. Op enig moment zal hierdoor een 2e luxatie ontstaan. Na een 2e luxatie is de kans op herhaling zelfs 50% of meer. De kans op een 2e luxatie of vaker is vooral aanwezig bij jongere mensen en vaak zijn er aanwijsbare ‘aangeboren’ anatomische afwijkingen.
Het verschieten van de knieschijf kan verschillende oorzaken hebben en is meestal een combinatie van oorzaken:
Het overgrote deel van de eerste patella luxatie bij de mens ontstaat op adolescente leeftijd (10-20 jaar, 31 van de 100.000 mensen) en tevens op jongvolwassene leeftijd (20-30 jaar, 11 van de 100.000 mensen). Patella luxatie komt iets vaker voor bij vrouwen dan mannen.
Het verschieten van de knieschijf is veelal erg pijnlijk, vooral op het moment dat de knieschijf nog uit de kom is (dus nog buiten de normale positie bevindt). Tevens is de knie vaak gezwollen. De pijn is doorgaans aanzienlijk minder zodra de knieschijf weer in zijn normale positie zit. Meestal springt de knieschijf vanzelf weer in zijn normale positie, soms niet en is hier hulp bij nodig (bijvoorbeeld door een ambulanceverpleegkundige of in het ziekenhuis). Nadien kan de patiënt een gevoel van instabiliteit ervaren..
De diagnose wordt doorgaans gesteld door een arts, veelal op de eerste hulp van het ziekenhuis. De arts zal eerst uw voorgeschiedenis doornemen en bespreken wat er exact is gebeurd. Op basis hiervan is het vaak al duidelijk op te maken dat u een knieschijf luxatie heeft doorgemaakt. Wanneer u aangeeft dat de knieschijf uit de kom is geschoten en vervolgens weer teruggeschoten is dan zal de arts enkele onderzoeken uitvoeren. Wanneer de knieschijf nog geluxeerd is dan zal dit duidelijk zichtbaar en voelbaar zijn en kan de diagnose nog eenvoudiger gesteld worden. De knieschijf zal dan zo spoedig moeten worden teruggebracht in zijn normale positie, dit gaat via het langzaam in strekstand brengen van de knie terwijl de arts de knieschijf met zijn hand op zijn plaats brengt. Lichamelijk onderzoek is in de acute fase vaak lastig vanwege zwelling en pijn, na enkele weken is de knie vaak beter te testen, er wordt dan specifiek gelet op de knieschijf. Op basis van al deze informatie, aangevuld met een röntgenfoto om andere afwijkingen uit te sluiten, is de diagnose van patella luxatie meestal te stellen.
Nadat de arts lichamelijk onderzoek uitgevoerd heeft wordt een röntgenfoto gemaakt. Op een röntgenfoto is duidelijk zichtbaar waar de knieschijf zich bevindt, en of er sprake is van een breuk. In sommige gevallen volgt nadere diagnostiek, uw orthopedisch chirurg kan dit met u bespreken.