Revisie heupprothese
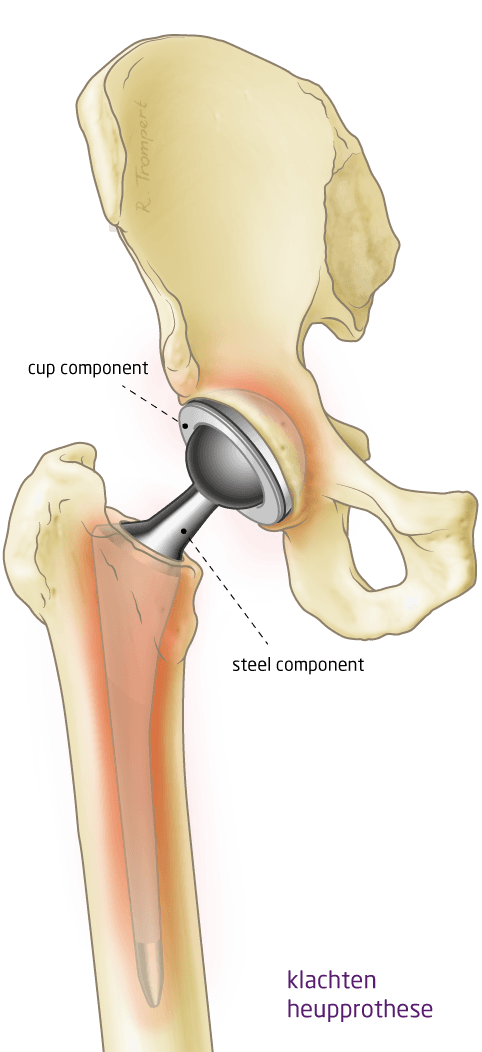
Slijtage van de prothese: mensen bij wie een heupprothese is geplaatst moeten ervan uit kunnen gaan dat deze prothese een aantal jaren meegaat. Maar helaas is een heupprothese niet voor eeuwig: ook een prothese kan slijten. Gelukkig is de moderne heupprothese vaak in staat om meer dan 10 jaar mee te gaan.
Infectie van het gewricht: na plaatsing van het gewricht bestaat er altijd de mogelijkheid dat er een infectie optreedt. Het risico op een infectie bij de heupprothese is groter bij bijvoorbeeld diabetespatiënten, reumapatiënten, mensen met overgewicht en mensen die roken.
Gebroken botten rondom de prothese: soms kunnen er breuken ontstaan in de botten rondom de prothese, bijvoorbeeld een breuk in het dijbeen. De prothese moet dan soms vervangen worden door een nieuwe, langere prothese.
Loslating van de heupprothese: de heupprothese kan loslaten van het bot, maar dit hoeft niet altijd gepaard te gaan met klachten. Meestal is het, ondanks de eventuele afwezigheid van klachten, noodzakelijk om de prothese te vervangen. Een losliggende prothese kan namelijk het bot zodanig aantasten dat een plaatsing van een nieuwe heup in de toekomst problematisch kan worden. Uw behandelende orthopedisch chirurg zal dit uitvoerig met u bespreken.
Instabiliteit van de prothese: na het plaatsen van een heupprothese zal het weefsel rondom de prothese zich moeten herstellen. Dit is een proces wat gedurende de eerste 3 maanden na plaatsing van de prothese zal plaats vinden. Gedurende deze periode zal de patiënt voorzichtig moeten zijn met bepaalde bewegingen om ervoor te zorgen dat de heup niet uit de kom gaat (zgn. luxatie). Ook na een lange periode na het plaatsen van de heupprothese bestaat er een kleine kans dat de nieuwe heup uit de kom raakt. Als dit te vaak voorkomt kan het noodzakelijk zijn om door middel van een revisie de heup stabiel te maken.
Wat is de exacte locatie van de pijn? Is de wond van de operatie destijds goed genezen? Wordt de pijn heviger wanneer u de heup belast? Hebt u ook pijn in rusttoestand? Is de pijn al die tijd gebleven of is de pijn wel eerst afgenomen, maar later weer toegenomen?
Hengelo
Orthopedie en sport
Geerdinksweg 141
7555 DL Hengelo
Almelo
Orthopedie
Zilvermeeuw 1
7609 PP Almelo
Trifora Enschede
Buitenlocatie sport
Kotkampweg 65
7531 AS Enschede
Postadres
Postbus 546
7550 AM Hengelo
Erkend door